יעל גרמן תמליץ לעצמה איך לייעל את מערכת הבריאות
שרת הבריאות מתקשה למצוא יו"ר לוועדה שתבחן את הכנסת שירותי הרפואה הפרטיים לבתי החולים הציבוריים, ובאופן חריג צפויה למלא את התפקיד בעצמה. במקביל, בנק ישראל סבור כי ההוצאה הלאומית על בריאות סבירה ומתעלם מהמחסור ברופאים
שרת הבריאות יעל גרמן מתכננת ליצור תקדים בכנסת ולעמוד בראש ועדה שהיא עצמה מקימה על מנת לקדם יוזמות כמו בחינת הכנסת שירותי הרפואה הפרטיים לבתי החולים הציבוריים. עד היום נמנעו שרים מלעמוד בראש ועדות שמשרדם מקים, בין השאר מחשש שהדבר יהפוך ועדה מקצועית שממליצה המלצות לוועדה שהיא למעשה חותמת גומי של עמדות השר שעומד בראשה. שאר החברים בוועדה אמורים להיות נציגי ציבור, אקדמאים ומומחי בריאות.
- התוכנית של גרמן: העלאת מס הבריאות לשני העשירונים העליונים
- האוצר מכריז מלחמה על הרפואה הפרטית
- גרמן אישרה את פיטורי מנכ"ל מאוחדת אשר אלחיאני; זאב וורמברנד - מ"מ זמני
הוועדה לבחינת מצב מערכת הבריאות, שעל הקמתה הכריזה גרמן עם כניסתה לתפקיד באפריל, אמורה בין היתר להגדיר את הצרכים של המערכת בכל הקשור לתשתיות פיזיות כמו מיטות ומרפאות וכוח אדם רפואי, אך מעל לכל אמורה לטפל בצד התקציבי, המהווה את הבעיה הקשה ביותר במערכת.
גרמן כבר הצהירה כי הוועדה תבחן את שינוי מס הבריאות כך שיהיה מתאם בין שיעורו לגובה ההכנסה של כל אדם, כך שקשישים ועניים ישלמו מס נמוך יותר מבעלי ההכנסות הגבוהות. עם זאת, הכסף הגדול למערכת הבריאות צפוי להגיע בעיקר מבחינת האפשרות להכניס שירותי רפואה פרטיים (שר"פ) לבתי החולים הציבוריים. בלשכת גרמן מבהירים כי עוד לא התקבלה החלטה בנושא.
 הפגנת האחיות. מספר האחיות בישראל ירד בתוך עשור ב־6% ושיעור מסיימי בתי הספר לאחיות עומד על 11.4 ל־100 אלף נפש, בזמן שהממוצע בקרב מדינות ה־OECD גבוה פי שלושה צילם: עמית שעל
הפגנת האחיות. מספר האחיות בישראל ירד בתוך עשור ב־6% ושיעור מסיימי בתי הספר לאחיות עומד על 11.4 ל־100 אלף נפש, בזמן שהממוצע בקרב מדינות ה־OECD גבוה פי שלושה צילם: עמית שעל
יותר כסף, פחות שוויון
ב־2002 אסר היועץ המשפטי לממשלה אליקים רובינשטיין על בתי החולים בבעלות ממשלתית או של קופת חולים כללית לספק שירותים פרטיים. עם זאת, רובינשטיין לא אמר שלא ניתן לעשות זאת בכל מצב, אלא שלשם הכנסת השר"פ לבתי החולים צריך לשנות את החוק בהתאם.
אם יאושר, השר"פ יאפשר לחולים להשתמש בביטוח המשלים שלהם או בביטוח מחברת ביטוח על מנת לבחור מנתח בבית חולים ציבורי, בחירה שכיום אפשרית רק בבתי חולים פרטיים כמו אסותא.
מהלך שכזה יכניס מיליוני שקלים לבתי החולים הציבוריים, ובעיקר לשיבא ולאיכילוב - תוצאה שהיא לכאורה חיובית אך עשויה לבוא על חשבון השוויון בשירותי בריאות. החולים יידרשו להשתתפות עצמית של כמה אלפי שקלים, מה שבפועל יגרום לכך שמי שיוכל להרשות לעצמו להפעיל את הביטוח המשלים יזכה לרופא צמוד ולשירותים משופרים כמו חדר פרטי, בעוד כל יתר החולים ייאלצו להסתפק במחלקות הרגילות. דוגמה לכך אפשר למצוא כיום בבתי החולים בירושלים, כמו הדסה או שערי צדק, בהם ניתן לקבל שירותים פרטיים.
סגן שר הבריאות לשעבר יעקב ליצמן רצה לבצע מהלך דומה, אך להתחיל אותו בפריפריה ובסופי שבוע על מנת לעודד רופאים מומחים להתרחק מהמרכז ולשפר את איכות הרפואה בצפון ובדרום. לא מן הנמנע כי הוועדה של גרמן תמשיך מהיכן שליצמן הפסיק.
מערכת יעילה בלי כוח אדם
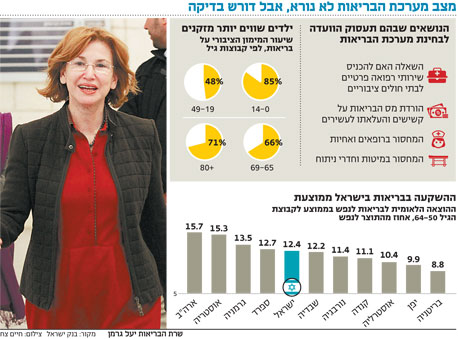
אם וכאשר תעמוד בראש הוועדה, תוכל גרמן להסתמך על נתוני מחקר חדש של בנק ישראל שפורסם אתמול כחלק מסקירת ההתפתחויות הכלכליות בישראל שהוא מפרסם השבוע. חוקרי הבנק משמיעים צפירת הרגעה ביחס להוצאה הלאומית על בריאות בישראל. החוקרים כותבים כי אף שהיא נמוכה מאוד ביחס למדינות המפותחות ונעה בין 7% ל־8% מהתמ"ג כבר כעשור - רק במקסיקו, קוריאה, אסטוניה ופולין נרשמת הוצאה נמוכה יותר מקרב מדינות ה־OECD - הדבר לא מצביע על מחסור תקציבי אלא דווקא על יעילות גבוהה, שכן ישראל עדיין ממוקמת גבוה במדדים הבינלאומיים של בריאות תושביה.
עם זאת, גם אם המצב הנוכחי סביר, חוקרי בנק ישראל לא מתייחסים למגמות השליליות של מחסור ברופאים, אחיות או מיטות שגם אם עתה אפשר להתייחס אליהן בבחינת "לא נעים לא נורא", בשנים הקרובות הן צפויות להחריף ולהוריד בהתאם את איכות הרפואה.
כך לדוגמה שיעור הרופאים ל־1,000 נפש בישראל ירד בין שנת 2000 ל־2010 בשיעור של 9% ועמד על 3.38, כאשר עד 2020 צפוי המשך של הירידה. גם שיעור האחיות ירד ב־6% והעתיד בתחום הזה לא נראה ורוד, שכן שיעור מסיימי בתי הספר לאחיות עומד על 11.4 ל־100 אלף נפש בזמן שהממוצע בקרב מדינות ה־OECD גבוה ביותר מפי שלושה ועומד על 39.1. מספר המיטות ל־1,000 נפש כבר ירד ל־1.88, פחות מחצי מממוצע מדינות ה־OECD.
מוציאים פחות על קשישים
נתון מעניין שנבדק בפעם הראשונה במחקר הוא התוואי היחסי של הוצאות הבריאות הציבוריות לפי גיל בישראל, בהשוואה לתוואי זה במדינות אחרות. בלשון ברורה יותר, הכוונה היא לבדיקה כמה כסף המדינה ומשקי הבית מוציאים על חולים בגילים שונים.
בהינתן העובדה שבישראל גם כך האוכלוסייה צעירה יותר מאשר ברוב המדינות המפותחות, בנתון הזה יש עניין מיוחד והוא מגלה כי אחת הסיבות לכך שמערכת הבריאות יעילה כל כך היא העובדה שהיא מוציאה פחות על קשישים בהשוואה למקבילותיה במדינות ה־OECD. בישראל ההוצאה הציבורית לבריאות על אדם בגיל 80 ומעלה גבוהה פי 2.58 מההוצאה על אדם בגיל 50–64, בשעה שבנורבגיה ההוצאה גבוהה פי 3.41 ובקנדה פי 7.54. אגב, ישראל דומה בכך לגרמניה, בה ההוצאה גדולה פי 2.48.
איך יממנו את ההתייקרות
עוד נושא שגרמן בוודאי תידרש לו בוועדה הוא ההוצאות העתידיות של ישראל לאור הזדקנות האוכלוסייה. בבנק ישראל מרגיעים כי עד 2039 ההוצאה הציבורית לבריאות תעלה רק ב־0.9% בשל התארכות תוחלת החיים, בהינתן תחזיות מתונות של גידול האוכלוסייה. אולם אין זה אומר שההוצאות עצמן לא יגדלו מסיבות אחרות.
למעשה, כותבים אנשי הבנק, לגורמים שאינם דמוגרפיים יש חשיבות רבה בהתפתחות הוצאות הבריאות. אם ללמוד ממחקרים קודמים שנערכו במדינות ה־OECD, כמעט 90% מהגידול בהוצאה על בריאות נבע מעלייה של מחירי שירותי הבריאות כגון אשפוז או ניתוח, הטמעת תרופות, בדיקות וטיפולים מתוחכמים ויקרים יותר וכדומה.
הנתון הזה תומך בטענות ראשי מערכת הבריאות הפרטית, כמו יו"ר אסותא פרופ' שוקי שמר, שטוען כי למדינה אין את המשאבים לממן בעצמה את העלויות העתידיות של מערכת הבריאות. לטענת שמר, כבר כיום חסרים למערכת הבריאות כל שנה כ־5 מיליארד שקל כדי לעמוד בצרכים האמיתיים שלה, ולפחות חלק מהסכום הזה יכול להגיע רק מהשימוש בביטוחים הפרטיים. זה יהיה השלב בו גרמן תצטרך להכריע אם היא רוצה לעודד את הביטוחים הפרטיים או להגבילם.























